Saturs
Langerhansa salas
Langerhansa salas ir aizkuņģa dziedzera šūnas, kurām ir būtiska loma organismā. Tie satur beta šūnas, kas izdala insulīnu - hormonu, kas regulē cukura līmeni asinīs. Cilvēkiem ar 1. tipa cukura diabētu tiek iznīcinātas tieši šīs šūnas. Tāpēc Langerhansa saliņas ir terapeitisko pētījumu pamatā.
Anatomija
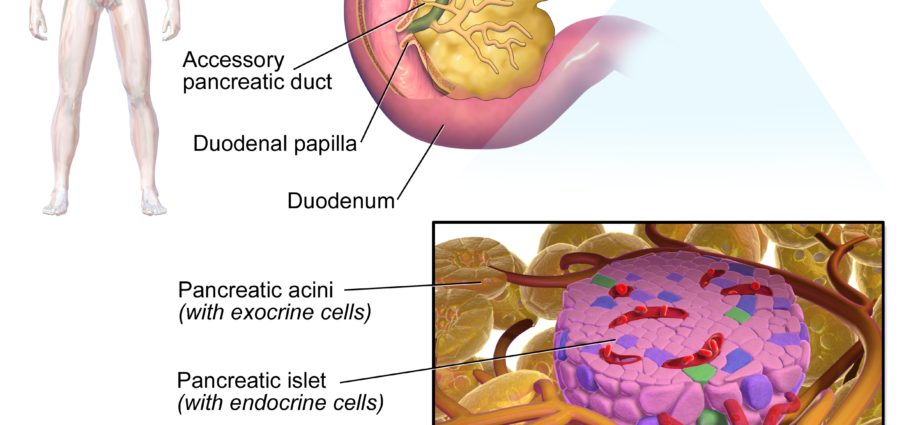
Langerhansa saliņas (nosauktas pēc Pāvila Lanheransa, 1847-1888, vācu anatomopatologs un biologs) ir aizkuņģa dziedzera šūnas, kurām ir aptuveni 1 miljons. Sastāv no šūnām, kas sagrupētas grupās - līdz ar to termins saliņas - tās tiek izplatītas aizkuņģa dziedzera eksokrīnajos audos (audu sekrēcijas vielas, kas izdalās ārpus asinsrites), kas savukārt ražo fermentus, kas nepieciešami gremošanai. Šīs mikroskopiskās šūnu kopas veido tikai 1 līdz 2% no aizkuņģa dziedzera šūnu masas, taču tām ir būtiska loma organismā.
fizioloģija
Langerhansa salas ir endokrīnās šūnas. Tie ražo dažādus hormonus: galvenokārt insulīnu, bet arī glikagonu, aizkuņģa dziedzera polipeptīdu, somatostatīnu.
Tieši Langerhansa saliņu beta šūnas vai β šūnas ražo insulīnu - hormonu, kam ir būtiska loma organismā. Tās uzdevums ir uzturēt glikozes (glikēmijas) līmeņa līdzsvaru asinīs. Šī glikoze kalpo kā enerģijas avots - īsāk sakot, “degviela” - ķermenim, un tās līmenim asinīs nevajadzētu būt par zemu vai par zemu, lai organisms varētu pareizi darboties. Tieši insulīna uzdevums ir līdzsvarot cukura līmeni asinīs, palīdzot organismam izmantot un / vai uzglabāt šo glikozi atkarībā no tā, vai tā ir pārmērīga vai nepietiekama.
Šūnas ražo glikagonu - hormonu, kas palielina glikozes daudzumu asinīs, kad cukura līmenis asinīs ir zems. Tas izraisa aknas un citus ķermeņa audus, lai atbrīvotu uzkrāto cukuru asinīs.
Anomālijas / patoloģijas
Cukura diabēts tips 1
1. tipa vai insulīna atkarīgais diabēts ir saistīts ar progresējošu un neatgriezenisku Langerhansa saliņu beta šūnu iznīcināšanu ar ģenētiska cēloņa autoimūnu procesu. Šī iznīcināšana izraisa pilnīgu insulīna deficītu un līdz ar to hiperglikēmijas risku, lietojot pārtiku, un hipoglikēmiju starp ēdienreizēm, badošanās vai pat fiziskas aktivitātes gadījumā. Hipoglikēmijas laikā orgāniem tiek atņemts enerģisks substrāts. Ja tas netiek regulēts, diabēts var izraisīt nopietnas nieru, sirds un asinsvadu, neiroloģiskas, gastroenteroloģiskas un oftalmoloģiskas patoloģijas.
Aizkuņģa dziedzera neiroendokrīnais audzējs
Tas ir salīdzinoši neparasts aizkuņģa dziedzera vēža veids. Tas ir tā sauktais neiroendokrīnais audzējs (NET), jo tas sākas neiroendokrīnās sistēmas šūnās. Tad mēs runājam par aizkuņģa dziedzera NET jeb TNEp. Tas var būt ne-noslēpums vai noslēpums (funkcionāls). Pēdējā gadījumā tas izraisa pārmērīgu hormonu sekrēciju.
Apstrāde
Cukura diabēts tips 1
Insulīna terapija kompensē insulīna ražošanas trūkumu. Pacients injicēs insulīnu vairākas reizes dienā. Šī ārstēšana jāievēro visu mūžu.
Aizkuņģa dziedzera transplantācija izstrādāta 90. gados. Bieži vien kopā ar nieru transplantāciju tā ir rezervēta smagi slimiem diabēta slimniekiem 1. Neskatoties uz labiem rezultātiem, aizkuņģa dziedzera transplantācija nav kļuvusi par 1. tipa diabēta izvēles līdzekli, galvenokārt procedūras apgrūtinošā rakstura un ar to saistītās imūnsupresīvās terapijas dēļ.
Langerhansa saliņu potēšana ir viena no lielākajām cerībām 1. tipa diabēta ārstēšanā. Tas sastāv tikai no derīgo šūnu, šajā gadījumā Langerhansa saliņu, pārstādīšanas. Izņemtas no smadzenēs miruša donora aizkuņģa dziedzera, saliņas tiek izolētas un pēc tam injicētas caur portāla vēnu pacienta aknās. Viena no grūtībām slēpjas šo saliņu izolēšanas tehnikā. Patiešām ir ļoti grūti iegūt šos mikroskopiskos šūnu kopumus no pārējās aizkuņģa dziedzera, tos nesabojājot. Pirmās transplantācijas tika veiktas Parīzē 80. gados. 2000. gadā Edmontonas grupa ieguva neatkarību no insulīna 7 pacientiem pēc kārtas, kam transplantētas saliņas. Darbs turpinās visā pasaulē. Francijā daudzcentru klīniskais pētījums tika uzsākts 2011. gadā 4 lielās Parīzes slimnīcās, kas apvienotas “Ile-de-France grupā Langerhans saliņu transplantācijai” (GRIIF). Rezultāti ir daudzsološi: pēc transplantācijas puse pacientu tiek atšķirti no insulīna, bet otra puse panāk labāku glikēmijas kontroli, samazina hipoglikēmiju un nepieciešamību pēc insulīna.
Līdztekus šim transplantācijas darbam pētījumi turpina izprast šo šūnu augšanu un darbību, kā arī slimības ģenēzi un attīstību. Beta šūnu infekcija ar herpes vīrusu (kas varētu būt atbildīgs par diabēta formu, kas raksturīga Āfrikas izcelsmes populācijām), beta šūnu augšanas un nobriešanas mehānismi, dažu slimības sākumā iesaistīto gēnu ietekme ir daļa no pašreizējiem pētniecības ceļiem. Ideja patiešām ir atklāt faktorus, kas izraisa T limfocītu aktivāciju pret beta šūnām, atrast risinājumus šīs autoimūnās reakcijas bloķēšanai, Langerhansa saliņu atjaunošanai utt.
Aizkuņģa dziedzera neiroendokrīnais audzējs
Ārstēšana ir atkarīga no audzēja rakstura un balstās uz dažādām asīm:
- ķirurģija
- ķīmijterapija
- antisekrēcijas līdzekļi, lai samazinātu audzēja hormonālo sekrēciju
Diagnostisks
Cukura diabēts tips 1
1. tipa diabēts ir autoimūnas izcelsmes slimība: T limfocīti sāk atpazīt beta šūnās esošās molekulas kā infekcijas izraisītājus, kas jālikvidē. Tomēr simptomi parādās vairākus mēnešus vai pat gadus pēc šī procesa sākuma. Tās ir hipoglikēmijas epizodes un / vai ievērojams svara zudums, neraugoties uz labu apetīti, biežu un bagātīgu urinēšanu, patoloģiskām slāpēm, smagu nogurumu. Diagnoze tiek veikta, atklājot autoantivielas asinīs.
Neiroendokrīns audzējs
Neiroendokrīnos audzējus ir grūti diagnosticēt to simptomu daudzveidības dēļ.
Ja tas ir funkcionāls aizkuņģa dziedzera neiroendokrīns audzējs, tas var izraisīt pārmērīgu insulīna ražošanu. Sākotnēji no insulīna neatkarīgā diabēta parādīšanās vai pasliktināšanās jāpārbauda arī vīriešiem, kas vecāki par 40 gadiem un kuriem nav ģimenes anamnēzes.
Audzēja anatomopatoloģiskā izmeklēšana ļauj noteikt tā raksturu (diferencēts vai nediferencēts audzējs) un tā pakāpi. Tiek veikts arī pilnīgs slimības pagarinājuma novērtējums, meklējot metastāzes.