Saturs
Eksogēno alerģisko alveolītu sauc arī par paaugstinātas jutības pneimonītu. Slimības saīsinājums ir EAA. Šis termins atspoguļo veselu slimību grupu, kas ietekmē plaušu intersticiju, tas ir, orgānu saistaudus. Iekaisums koncentrējas plaušu parenhīmā un mazajos elpceļos. Tas rodas, ja tajās no ārpuses nonāk dažādi antigēni (sēnītes, baktērijas, dzīvnieku olbaltumvielas, ķīmiskās vielas).
Pirmo reizi eksogēno alerģisko alveolītu aprakstīja Dž.
Nākotnē bija iespējams konstatēt, ka eksogēna tipa alerģisko alveolītu var izraisīt citi cēloņi. Jo īpaši 1965. gadā C. Reed un viņa kolēģi konstatēja līdzīgus simptomus trīs pacientiem, kuri audzēja baložus. Viņi sāka saukt šādu alveolītu par "putnu mīļotāju plaušām".
Pēdējo gadu statistika liecina, ka slimība ir diezgan izplatīta to cilvēku vidū, kuri savas profesionālās darbības dēļ mijiedarbojas ar putnu spalvām un dūnām, kā arī ar barības maisījumu. No 100 iedzīvotājiem eksogēns alerģisks alveolīts tiks diagnosticēts 000 cilvēku. Tajā pašā laikā nav iespējams precīzi paredzēt, kuram konkrētam cilvēkam, kuram ir alerģija pret dūnām vai spalvām, attīstīsies alveolīts.
Kā liecina prakse, no 5 līdz 15% cilvēku, kuri mijiedarbojās ar augstu alergēnu koncentrāciju, attīstīsies pneimonīts. Alveolīta izplatība cilvēkiem, kuri strādā ar zemu sensibilizējošu vielu koncentrāciju, līdz šim nav zināma. Taču šī problēma ir visai aktuāla, jo nozare ar katru gadu attīstās arvien intensīvāk, kas nozīmē, ka šādās aktivitātēs iesaistās arvien vairāk cilvēku.
Etioloģija
Alerģiskais alveolīts attīstās, ieelpojot alergēnu, kas kopā ar gaisu nonāk plaušās. Dažādas vielas var darboties kā alergēns. Agresīvākie alergēni šajā ziņā ir sēnīšu sporas no sapuvusi siena, kļavu mizas, cukurniedres u.c.
Tāpat nevajadzētu norakstīt augu putekšņus, olbaltumvielu savienojumus, mājas putekļus. Dažas zāles, piemēram, antibiotikas vai nitrofurāna atvasinājumi, var izraisīt alerģisku alveolītu pat bez iepriekšējas ieelpošanas un pēc iekļūšanas organismā citos veidos.
Svarīgs ir ne tikai fakts, ka alergēni nonāk elpceļos, bet arī to koncentrācija un izmērs. Ja daļiņas nepārsniedz 5 mikronus, tad tām nebūs grūti nokļūt līdz alveolām un izraisīt tajās paaugstinātas jutības reakciju.
Tā kā alergēni, kas izraisa EAA, visbiežāk tiek saistīti ar cilvēka profesionālo darbību, alveolīta šķirnes tika nosauktas dažādām profesijām:
Zemnieka plaušas. Antigēni ir sastopami sapelējušā sienā, tostarp: Thermophilic Actinomycetes, Aspergillus spp, Mycropolyspora faeni, Thermoactinomycas vulgaris.
Putnu mīļotāju plaušas. Alergēni ir atrodami putnu ekskrementos un blaugznās. Tie kļūst par putnu sūkalu olbaltumvielām.
Bagassoz. Alergēns ir cukurniedres, proti, Mycropolysporal faeni un Thermoactinomycas sacchari.
Sēņu audzēšanas cilvēku plaušas. Komposts kļūst par alergēnu avotu, un Mycropolysporal faeni un Thermoactinomycas vulgaris darbojas kā antigēni.
Plaušas cilvēkiem, kuri lieto kondicionierus. Mitrinātāji, sildītāji un gaisa kondicionieri ir antigēnu avoti. Sensibilizāciju provocē tādi patogēni kā: Thermoactinomycas vulgaris, Thermoactinomycas viridis, Ameba, Fungi.
Suberoze. Korķa koka miza kļūst par alergēnu avotu, un Penicillum commonans darbojas kā pats alergēns.
Vieglie iesala darītāji. Antigēnu avots ir sapelējuši mieži, un pats alergēns ir Aspergillus clavatus.
Siernieka slimība. Antigēnu avots ir siera un pelējuma daļiņas, un pats antigēns ir Penicillum cseii.
Sequoyz. Alergēni ir atrodami sarkankoka koksnes putekļos. Tos pārstāv Graphium spp., upullaria spp., Alternaria spp.
Plaušu mazgāšanas līdzekļu ražotāji. Alergēns ir atrodams fermentos un mazgāšanas līdzekļos. To pārstāv Bacillus subtitus.
Plaušu laboratorijas darbinieki. Alergēnu avoti ir blaugznas un grauzēju urīns, un pašus alergēnus pārstāv to urīna olbaltumvielas.
Plaušu šņaukšana hipofīzes pulveris. Antigēnu pārstāv cūku un liellopu olbaltumvielas, kas atrodamas hipofīzes pulverī.
Plaušas, ko izmanto plastmasas ražošanā. Sensibilizācijas avots ir diizocianāti. Alergēni ir: toluola diiosocianāts, difenilmetāna diiosocianāts.
Vasaras pneimonīts. Slimība attīstās putekļu ieelpošanas dēļ no mitrām dzīvojamām telpām. Patoloģija ir plaši izplatīta Japānā. Trichosporon cutaneum kļūst par alergēnu avotu.
No uzskaitītajiem alergēniem attiecībā uz eksogēno alerģisko alveolītu attīstību īpaša nozīme ir termofīlajiem aktinomicetiem un putnu antigēniem. Teritorijās ar augstu lauksaimniecības attīstību tieši aktinomicīti ieņem vadošo vietu EAA sastopamības ziņā. Tos pārstāv baktērijas, kuru izmērs nepārsniedz 1 mikronu. Šādu mikroorganismu īpatnība ir tā, ka tiem piemīt ne tikai mikrobu, bet arī sēnīšu īpašības. Daudzi termofīlie aktinomicīti atrodas augsnē, kompostā, ūdenī. Viņi dzīvo arī gaisa kondicionieros.
Šādi termofīlo aktinomicītu veidi izraisa eksogēnu alerģisku alveolītu attīstību, piemēram: Mycropolyspora faeni, Thermoactinomycas vulgaris, Thermoactinomycas viridis, Thermoactinomycas sacchari, Thermoactinomycas scandidum.
Visi uzskaitītie cilvēkiem patogēnās floras pārstāvji sāk aktīvi vairoties 50-60 °C temperatūrā. Šādos apstākļos tiek uzsākti organisko vielu sabrukšanas procesi. Līdzīga temperatūra tiek uzturēta apkures sistēmās. Aktinomicīti var izraisīt bagasozi (plaušu slimību cilvēkiem, kuri strādā ar cukurniedrēm), izraisīt slimību, ko sauc par “lauksaimnieka plaušām”, “sēņotāju plaušām (sēņu audzētājiem)” utt. Tās visas ir uzskaitītas iepriekš.
Antigēni, kas ietekmē cilvēkus, kas mijiedarbojas ar putniem, ir seruma proteīni. Tie ir albumīns un gamma globulīni. Tie atrodas putnu izkārnījumos, baložu, papagaiļu, kanārijputnu u.c. ādas dziedzeru izdalījumos.
Cilvēkiem, kas rūpējas par putniem, rodas alveolīts ar ilgstošu un regulāru mijiedarbību ar dzīvniekiem. Liellopu, kā arī cūku olbaltumvielas spēj provocēt slimību.
Aktīvākais sēnīšu antigēns ir Aspergillus spp. Dažādas šī mikroorganisma sugas var izraisīt suberozi, iesala brūvēja plaušas vai siera ražotāja plaušas.
Velti ticēt, ka, dzīvojot pilsētā un nenodarbojoties ar lauksaimniecību, cilvēks nevar saslimt ar eksogēnu alerģisku alveolītu. Faktiski Aspergillus fumigatus plaukst mitrās vietās, kuras reti tiek vēdinātas. Ja temperatūra tajās ir augsta, mikroorganismi sāk strauji vairoties.
Alerģiska alveolīta attīstības riskam pakļauti arī cilvēki, kuru profesionālā darbība saistīta ar reaktogēniem ķīmiskiem savienojumiem, piemēram, plastmasu, sveķiem, krāsām, poliuretānu. Ftalskābes anhidrīds un diizocianāts tiek uzskatīti par īpaši bīstamiem.
Atkarībā no valsts var izsekot šādai dažāda veida alerģiskā alveolīta izplatībai:
Budžeta cienītāju plaušas visbiežāk tiek diagnosticētas Apvienotās Karalistes iedzīvotājiem.
Gaisa kondicionētājus un mitrinātājus lietojošo cilvēku plaušas atrodas Amerikā.
Vasaras tipa alveolīts, ko izraisa Trichosporon cutaneun sugas sēņu sezonālā vairošanās, japāņiem tiek diagnosticēts 75% gadījumu.
Maskavā un pilsētās ar lieliem rūpniecības uzņēmumiem visbiežāk tiek atklāti pacienti ar reakciju uz putnu un sēnīšu antigēniem.
Eksogēnā alerģiskā alveolīta patoģenēze
Cilvēka elpošanas sistēma regulāri saskaras ar putekļu daļiņām. Un tas attiecas gan uz organiskiem, gan neorganiskiem piesārņotājiem. Ir konstatēts, ka viena veida antigēni var izraisīt dažādu patoloģiju attīstību. Dažiem cilvēkiem attīstās bronhiālā astma, citiem attīstās hronisks rinīts. Ir arī cilvēki, kuriem izpaužas alerģiska dermatoze, tas ir, ādas bojājumi. Mēs nedrīkstam aizmirst par alerģiska rakstura konjunktivītu. Protams, eksogēnais alveolīts nav pēdējais uzskaitīto patoloģiju sarakstā. Kāda slimība attīstīsies konkrētai personai, ir atkarīgs no iedarbības stipruma, no alergēna veida, organisma imūnsistēmas stāvokļa un citiem faktoriem.
Lai pacientam parādītos eksogēns alerģisks alveolīts, ir nepieciešama vairāku faktoru kombinācija:
Pietiekama alergēnu deva, kas nonākusi elpceļos.
Ilgstoša iedarbība uz elpošanas sistēmu.
Noteikts patoloģisko daļiņu izmērs, kas ir 5 mikroni. Retāk slimība attīstās, kad elpošanas sistēmā nonāk lieli antigēni. Šajā gadījumā viņiem vajadzētu apmesties proksimālajos bronhos.
Lielākā daļa cilvēku, kas saskaras ar šādiem alergēniem, necieš no EAA. Tāpēc zinātnieki uzskata, ka cilvēka ķermenis vienlaikus jāietekmē vairākiem faktoriem vienlaikus. Tie nav pietiekami pētīti, taču pastāv pieņēmums, ka ģenētikai un imunitātes stāvoklim ir nozīme.
Eksogēno alerģisko alveolītu pamatoti dēvē par imūnpatoloģiskajām slimībām, kuru neapšaubāms cēlonis ir 3. un 4. tipa alerģiskas reakcijas. Tāpat nevajadzētu ignorēt arī neimūno iekaisumu.
Trešais imunoloģiskās reakcijas veids ir īpaši svarīgs patoloģijas attīstības sākumposmā. Imūnkompleksu veidošanās notiek tieši plaušu intersticijā, kad patoloģiskais antigēns mijiedarbojas ar IgG klases antivielām. Imūnkompleksu veidošanās noved pie tā, ka tiek bojātas alveolas un interstitijs, palielinās to trauku caurlaidība, kas tos baro.
Iegūtie imūnkompleksi izraisa komplementa sistēmas un alveolāro makrofāgu aktivizēšanos. Rezultātā izdalās toksiski un pretiekaisuma produkti, hidrolītiskie enzīmi, citokīni (audzēja nekrozes faktors – TNF-a un interleikīns-1). Tas viss izraisa iekaisuma reakciju vietējā līmenī.
Pēc tam interstitiuma šūnas un matricas komponenti sāk mirt, iekaisums kļūst intensīvāks. Bojājuma vietā tiek piegādāts ievērojams daudzums monocītu un limfocītu. Tie nodrošina aizkavētā tipa paaugstinātas jutības reakcijas saglabāšanos.
Fakti, kas apstiprina imūnkompleksu reakciju nozīmīgumu eksogēnā alerģiskā alveolīta gadījumā:
Pēc mijiedarbības ar antigēnu iekaisums attīstās strauji, 4-8 stundu laikā.
Eksudāta noskalojumos no bronhiem un alveolām, kā arī asins seruma daļā tiek konstatēta augsta lgG klases antivielu koncentrācija.
Plaušu audos, kas ņemti histoloģijai, pacientiem ar akūtu slimības formu tiek konstatēts imūnglobulīns, komplementa komponenti un paši antigēni. Visas šīs vielas ir imūnkompleksi.
Veicot ādas testus, izmantojot augsti attīrītus antigēnus, kas ir patoloģiski konkrētam pacientam, veidojas klasiska Artusa tipa reakcija.
Pēc provokatīvu testu veikšanas ar patogēnu ieelpošanu pacientiem palielinās neitrofilu skaits bronhoalveolārajā skalošanas šķidrumā.
4. tipa imūnās atbildes ietver CD+ T-šūnu aizkavēta tipa paaugstinātu jutību un CD8+ T-šūnu citotoksicitāti. Pēc tam, kad antigēni nonāk elpošanas sistēmā, aizkavēta tipa reakcijas attīstās 1-2 dienu laikā. Imūnkompleksu bojājumi izraisa citokīnu izdalīšanos. Tie savukārt liek leikocītiem un plaušu audu endotēlijam uz virsmas ekspresēt adhezīvās molekulas. Uz tiem reaģē monocīti un citi limfocīti, kas aktīvi nonāk iekaisuma reakcijas vietā.
Tajā pašā laikā gamma interferons aktivizē makrofāgus, kas ražo CD4 + limfocītus. Tā ir aizkavēta tipa reakcijas pazīme, kas ilgst ilgu laiku, pateicoties makrofāgiem. Tā rezultātā pacientam veidojas granulomas, kolagēns sāk izdalīties pārmērīgā daudzumā (fibroblastus aktivizē augšanas šūnas), attīstās intersticiāla fibroze.
Fakti, kas apstiprina, ka eksogēnā alerģiskā alveolīta gadījumā svarīgas ir aizkavētas 4. tipa imunoloģiskās reakcijas:
T-limfocīti ir atrodami asins atmiņā. Tie atrodas pacientu plaušu audos.
Pacientiem ar akūtu un subakūtu eksogēnu alerģisku alveolītu tiek konstatētas granulomas, infiltrāti ar limfocītu un monocītu uzkrāšanos, kā arī intersticiāla fibroze.
Eksperimenti ar laboratorijas dzīvniekiem ar EAA ir parādījuši, ka CD4+ T-limfocīti ir nepieciešami slimības ierosināšanai.
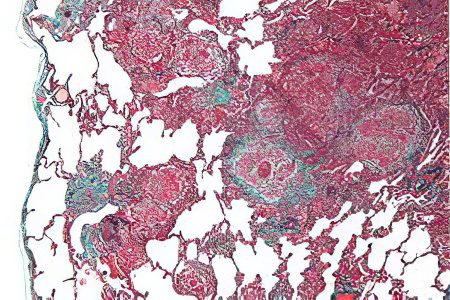
EAA histoloģiskais attēls
Vairumā gadījumu pacientiem ar eksogēnu alerģisku alveolītu ir granulomas bez sarecējušām plāksnēm. Tie tiek atklāti 79-90% pacientu.
Lai nesajauktu granulomas, kas attīstās ar EAA un sarkoidozi, jums jāpievērš uzmanība šādām atšķirībām:
Ar EAA granulomas ir mazākas.
Granulomām nav skaidru robežu.
Granulomas satur vairāk limfocītu.
Alveolu sienas EAA ir sabiezētas, tajās ir limfocītu infiltrāti.
Pēc saskares ar antigēnu izslēgšanas granulomas izzūd pašas sešu mēnešu laikā.
Eksogēnā alerģiskā alveolīta gadījumā iekaisuma procesu izraisa limfocīti, monocīti, makrofāgi un plazmas šūnas. Pašos alveolos uzkrājas putojošie alveolārie makrofāgi, bet intersticijā - limfocīti. Kad slimība ir tikko sākusi attīstīties, pacientiem ir olbaltumvielas un fibrīna izsvīdums, kas atrodas alveolu iekšpusē. Tāpat pacientiem tiek diagnosticēts bronhiolīts, limfas folikuli, peribronhiālie iekaisuma infiltrāti, kas koncentrējas mazajos elpceļos.
Tātad slimību raksturo morfoloģisko izmaiņu triāde:
Alveolīts.
Granulomatoze.
Bronhiolīts.
Lai gan dažreiz kāda no pazīmēm var izkrist. Reti pacientiem ar eksogēnu alerģisku alveolītu attīstās vaskulīts. Viņam diagnoze noteikta pacientam pēc nāves, kā norādīts attiecīgajos dokumentos. Pacientiem ar plaušu hipertensiju rodas artēriju un arteriolu hipertrofija.
Hroniska EAA gaita izraisa fibrīnas izmaiņas, kas var būt dažādas intensitātes. Tomēr tie ir raksturīgi ne tikai eksogēnam alerģiskam alveolītam, bet arī citām hroniskām plaušu slimībām. Tāpēc to nevar saukt par patognomisku zīmi. Ar ilgstošu alveolītu pacientiem plaušu parenhīmā notiek patoloģiskas izmaiņas šūnveida plaušu veidā.
Eksogēnā alerģiskā alveolīta simptomi

Visbiežāk slimība attīstās cilvēkiem, kuriem nav noslieces uz alerģiskām reakcijām. Patoloģija izpaužas pēc ilgstošas mijiedarbības ar avotiem, antigēnu izplatīšanās.
Eksogēns alerģisks alveolīts var rasties 3 veidos:
Akūti simptomi
Akūta slimības forma rodas pēc tam, kad elpceļos nokļūst liels daudzums antigēna. Tas var notikt gan mājās, gan darbā vai pat uz ielas.
Pēc 4-12 stundām cilvēka ķermeņa temperatūra paaugstinās līdz augstam līmenim, parādās drebuļi, palielinās vājums. Ir smaguma sajūta krūtīs, pacients sāk klepot, viņu vajā elpas trūkums. Sāpes parādās locītavās un muskuļos. Krēpas klepus laikā neparādās bieži. Ja tas atstāj, tad tas ir mazs un sastāv galvenokārt no gļotām.
Vēl viens simptoms, kas raksturīgs akūtai EAA, ir galvassāpes, kas koncentrējas uz pieri.
Pārbaudes laikā ārsts atzīmē ādas cianozi. Klausoties plaušas, ir dzirdami krepitācijas un sēkšana.
Pēc 1-3 dienām slimības simptomi izzūd, bet pēc kārtējās mijiedarbības ar alergēnu tie atkal palielinās. Vispārējs vājums un letarģija kopā ar elpas trūkumu var traucēt cilvēku vairākas nedēļas pēc slimības akūtas stadijas izzušanas.
Akūta slimības forma netiek bieži diagnosticēta. Tāpēc ārsti to sajauc ar SARS, ko izraisa vīrusi vai mikoplazmas. Speciālistiem jābūt uzmanīgiem lauksaimniekiem, kā arī jānošķir EAA simptomi no plaušu mikotoksikozes simptomiem, kas attīstās, sēnīšu sporām nonākot plaušu audos. Pacientiem ar miotoksikozi plaušu rentgenogrāfija neuzrāda nekādas patoloģiskas izmaiņas, un asins seruma daļā nav izgulsnētu antivielu.
subakūti simptomi
Subakūtas slimības formas simptomi nav tik izteikti kā akūtā alveolīta formā. Šāds alveolīts attīstās ilgstošas antigēnu ieelpošanas dēļ. Visbiežāk tas notiek mājās. Tātad subakūtu iekaisumu vairumā gadījumu izraisa mājputnu aprūpe.
Subakūtā eksogēnā alerģiskā alveolīta galvenās izpausmes ir:
Elpas trūkums, kas pasliktinās pēc cilvēka fiziskās aktivitātes.
Paaugstināts nogurums.
Klepus, kas rada skaidru krēpu.
Agrīnā patoloģijas attīstības stadijā ķermeņa temperatūra var paaugstināties.
Krepīts, klausoties plaušās, būs maigs.
Ir svarīgi atšķirt subakūtu EAA no sarkoidozes un citām interstitium slimībām.
Hroniska tipa simptomi
Hroniskā slimības forma attīstās cilvēkiem, kuri ilgstoši mijiedarbojas ar nelielām antigēnu devām. Turklāt subakūts alveolīts var kļūt hronisks, ja tas netiek ārstēts.
Par hronisku slimības gaitu liecina tādi simptomi kā:
Laika gaitā palielinās elpas trūkums, kas kļūst acīmredzams ar fizisko piepūli.
Izteikts svara zudums, kas var sasniegt anoreksiju.
Slimība apdraud cor pulmonale, intersticiālas fibrozes, sirds un elpošanas mazspējas attīstību. Tā kā hronisks eksogēns alerģisks alveolīts sāk attīstīties latenti un neizraisa smagus simptomus, tā diagnoze ir sarežģīta.
Eksogēnā alerģiskā alveolīta diagnostika

Lai identificētu slimību, ir nepieciešams paļauties uz plaušu rentgena izmeklēšanu. Atkarībā no alveolīta attīstības stadijas un tā formas radioloģiskās pazīmes atšķirsies.
Slimības akūtā un subakūtā forma samazina tādu lauku caurspīdīgumu kā slīpēts stikls un izplatās mezglainu acu necaurredzamība. Mezgliņu izmērs nepārsniedz 3 mm. Tos var atrast visā plaušu virsmā.
Plaušu augšdaļa un to bazālās daļas nav pārklātas ar mezgliņiem. Ja cilvēks pārtrauc mijiedarbību ar antigēniem, tad pēc 1-1,5 mēnešiem slimības radioloģiskās pazīmes pazūd.
Ja slimībai ir hroniska gaita, tad rentgena attēlā ir redzamas lineāras ēnas ar skaidru kontūru, tumši apgabali, ko attēlo mezgliņi, izmaiņas intersticijā un plaušu lauku lieluma samazināšanās. Kad patoloģijai ir gaita, tiek vizualizēta šūnveida plauša.
CT ir metode, kurai ir daudz augstāka precizitāte salīdzinājumā ar rentgenogrāfiju. Pētījumā atklājas EAA pazīmes, kuras ar standarta rentgenogrāfiju nav pamanāmas.
Asins analīzi pacientiem ar EAA raksturo šādas izmaiņas:
Leikocitoze līdz 12-15×103/ml Retāk leikocītu līmenis sasniedz 20-30×103/ ml.
Leikocītu formula nobīdās pa kreisi.
Eozinofilu līmenis nepalielinās vai var nedaudz palielināties.
ESR 31% pacientu paaugstinās līdz 20 mm/h, bet 8% pacientu līdz 40 mm/h. Citiem pacientiem ESR paliek normas robežās.
Paaugstinās lgM un lgG līmenis. Dažreiz notiek A klases imūnglobulīnu lēciens.
Dažiem pacientiem tiek aktivizēts reimatoīdais faktors.
Paaugstina kopējā LDH līmeni. Ja tas notiek, tad var būt aizdomas par akūtu iekaisumu plaušu parenhīmā.
Diagnozes apstiprināšanai tiek izmantotas Ouchterlony dubultdifūzijas, mikro-Ouchterlony, pretimmunoelektroforēzes un ELISA (ELISA, ELIEDA) metodes. Tie ļauj identificēt specifiskas izgulsnējošas antivielas pret antigēniem, kas izraisīja alerģiju.
Akūtā slimības fāzē praktiski katra pacienta asinīs cirkulēs antivielas. Kad alergēns pārtrauc mijiedarbību ar pacientu plaušu audiem, antivielu līmenis pazeminās. Tomēr tie var atrasties asins seruma daļā ilgu laiku (līdz 3 gadiem).
Ja slimība ir hroniska, antivielas netiek atklātas. Pastāv arī viltus pozitīvu rezultātu iespējamība. Zemniekiem bez alveolīta simptomiem tie tiek konstatēti 9-22% gadījumu, bet putnu mīļotājiem - 51% gadījumu.
Pacientiem ar EAA izgulsnējušo antivielu vērtība nekorelē ar patoloģiskā procesa aktivitāti. To līmeni var ietekmēt dažādi faktori. Tātad smēķētājiem tas tiks novērtēts par zemu. Tāpēc specifisku antivielu noteikšanu nevar uzskatīt par EAA pierādījumu. Tajā pašā laikā to trūkums asinīs neliecina par slimības neesamību. Tomēr antivielas nevajadzētu norakstīt, jo atbilstošu klīnisko pazīmju klātbūtnē tās var nostiprināt esošo pieņēmumu.
Plaušu difūzās kapacitātes samazināšanās tests ir indikatīvs, jo citas funkcionālās izmaiņas EAA ir raksturīgas cita veida patoloģijām, ko pavada plaušu intersticija bojājumi. Hipoksēmija pacientiem ar alerģisku alveolītu tiek novērota mierīgā stāvoklī un palielinās fiziskās slodzes laikā. Plaušu ventilācijas pārkāpums notiek ar ierobežojošu veidu. Elpceļu hiperreaktivitātes pazīmes tiek diagnosticētas 10-25% pacientu.
Pirmo reizi inhalācijas testus alerģiskā alveolīta noteikšanai izmantoja jau 1963. gadā. Aerosoli tika izgatavoti no putekļiem, kas iegūti no sapelējuša siena. Tie izraisīja slimības simptomu saasināšanos pacientiem. Tajā pašā laikā ekstrakti, kas ņemti no “tīra siena”, pacientiem neizraisīja šādu reakciju. Veseliem indivīdiem pat aerosoli ar pelējumu neizraisīja patoloģiskas pazīmes.
Provokatīvie testi pacientiem ar bronhiālo astmu neizraisa ātru imunoloģisko reakciju parādīšanos, neizraisa plaušu darbības traucējumus. Cilvēkiem ar pozitīvu imūnreakciju tie izraisa izmaiņas elpošanas sistēmas darbībā, ķermeņa temperatūras paaugstināšanos, drebuļus, vājumu un aizdusu. Pēc 10-12 stundām šīs izpausmes izzūd pašas no sevis.
EAA diagnozi ir iespējams apstiprināt, neveicot provokatīvus testus, tāpēc mūsdienu medicīnas praksē tos neizmanto. Tos izmanto tikai eksperti, kuriem nepieciešams apstiprināt slimības cēloni. Alternatīvi pietiek ar pacienta novērošanu viņa parastajos apstākļos, piemēram, darbā vai mājās, kur ir kontakts ar alergēnu.
Bronhoalveolārā skalošana (BAL) ļauj novērtēt alveolu un plaušu attālo daļu satura sastāvu. Diagnozi var apstiprināt, ja tajā tiek konstatēts pieckārtīgs šūnu elementu pieaugums, un 80% no tiem pārstāv limfocīti (galvenokārt T-šūnas, proti, CD8 + limfocīti).
Imunoregulācijas indekss pacientiem tiek samazināts līdz mazākam par vienu. Ar sarkoidozi šis skaitlis ir 4-5 vienības. Tomēr, ja skalošana tika veikta pirmajās 3 dienās pēc akūtas alveolīta attīstības, tad palielinās neitrofilu skaits, un limfocitoze netiek novērota.
Turklāt skalošana ļauj noteikt tuklo šūnu skaita pieaugumu desmitkārtīgi. Šī tuklo šūnu koncentrācija var saglabāties līdz 3 mēnešiem vai ilgāk pēc saskares ar alergēnu. Šis rādītājs raksturo fibrīna ražošanas procesa aktivitāti. Ja slimībai ir subakūta gaita, tad skalā tiks atrastas plazmas šūnas.
Diferenciāldiagnozes noteikšana

Slimības, no kurām jānošķir eksogēns alerģisks alveolīts:
Alveolārais vēzis vai metastāzes plaušās. Ar vēža audzējiem nav saiknes starp slimības simptomiem, kas parādījās, un saskari ar alergēniem. Patoloģija nepārtraukti progresē, ko raksturo smagas izpausmes. Asins seruma daļā neizdalās izgulsnējošās antivielas pret alergēniem. Arī informāciju var noskaidrot, izmantojot plaušu rentgenu.
militārā tuberkuloze. Ar šo slimību nav arī saistību ar alergēniem. Pati infekcijai ir smaga gaita un ilgstoša attīstība. Seroloģiskās metodes ļauj noteikt antivielas pret tuberkulozes antigēnu, kamēr tās neparādās eksoalergēniem. Neaizmirstiet par rentgena pārbaudi.
Sarkoidoze. Šī slimība nav saistīta ar personas profesionālo darbību. Ar to tiek ietekmēti ne tikai elpošanas orgāni, bet arī citas ķermeņa sistēmas. Hilar limfmezgli krūtīs kļūst iekaisuši abās pusēs, ir vāja vai negatīva reakcija uz tuberkulīnu. Kveima reakcija, gluži otrādi, būs pozitīva. Sarkoidozi var apstiprināt ar histoloģisku izmeklēšanu.
Cits fibrozējošs alveolīts. Ar tiem visbiežāk pacientiem attīstās vaskulīts, un sistēmiski saistaudu bojājumi skar ne tikai plaušas, bet arī ķermeni kopumā. Ar apšaubāmu diagnozi tiek veikta plaušu biopsija ar iegūtā materiāla turpmāku histoloģisku izmeklēšanu.
Pneimonija. Šī slimība attīstās pēc saaukstēšanās. Rentgenā ir redzami aptumšojumi, kas parādās audu infiltrācijas dēļ.
ICD-10 eksogēnu alerģisku alveolītu attiecas uz X klasi “Elpošanas ceļu slimības”.
Precizējumi:
J 55 Elpceļu slimības, ko izraisa specifiski putekļi.
J 66.0 Bisinoze.
J 66.1 Linu plēsēju slimība.
J 66.2 Kaņebioze.
J 66.8. Elpceļu slimības citu norādīto organisko putekļu dēļ.
J 67 Paaugstinātas jutības pneimonīts.
J 67.0 Zemnieka (laukstrādnieka) plaušas.
J 67.1 Bagassose (cukurniedru putekļiem)
J 67.2 Mājputnu audzētāja plaušas.
J 67.3 Suberoz
J 67.4 Iesala strādnieka plaušas.
J 67.5 Sēņu strādnieka plaušas.
J 67.6 Kļavas mizas plaušas.
J 67.8 Paaugstinātas jutības pneimonīts, ko izraisa citi organiskie putekļi.
J 67.9 Paaugstinātas jutības pneimonīts, ko izraisa citi neprecizēti organiskie putekļi.
Diagnozi var formulēt šādi:
Eksogēns alerģisks alveolīts (fermera plaušas), akūta forma.
Zāļu izraisīts alerģisks alveolīts, ko izraisa furazolidons, subakūta forma, ar elpošanas mazspēju.
Eksogēns alerģisks alveolīts (mājputnu audzētāja plaušas), hroniska forma. Hroniska plaušu sirds, hronisks bronhīts.
Eksogēna alerģiska alveolīta ārstēšana
Lai tiktu galā ar slimību, ir pilnībā jāizslēdz pacienta un alergēna mijiedarbība. Personai darba laikā jālieto maskas, speciāli filtri. Ļoti vēlams mainīt darbu un savus ieradumus. Lai novērstu patoloģijas progresēšanu, ir svarīgi to identificēt agrīnā attīstības stadijā. Ja kontakts ar alergēnu turpināsies, izmaiņas plaušās kļūs neatgriezeniskas.
Smaga alveolīta gaita prasa glikokortikosteroīdu iecelšanu. Tos var izrakstīt tikai ārsts, pēc pieraksta.
Pacientiem ar paaugstinātu plaušu reaktivitāti tiek nozīmēti inhalējami bronhodilatatori. Ja slimība ir izraisījusi komplikāciju attīstību, tad tiek izmantotas antibiotikas, diurētiskie līdzekļi, skābeklis utt.
Prognoze un profilakse

Lai novērstu slimības attīstību, ir jāsamazina visi iespējamie kontakti ar alergēniem. Tātad sienam jābūt kārtīgi izžāvētam, silo bedrēm atvērtām. Ražošanas telpām jābūt rūpīgi vēdinātām, un, ja tajās atrodas dzīvnieki un putni, stingri jāievēro sanitārās un higiēnas prasības. Kondicionieri un ventilācijas sistēmas jāapstrādā kvalitatīvi un laikā utt.
Ja alveolīts jau ir attīstījies, pacientam jāizslēdz kontakts ar alergēniem. Kad profesionālā darbība kļūst par vainu, darbs tiek mainīts.
Prognoze atšķiras. Ja slimība tika diagnosticēta agrīnā stadijā, tad patoloģija var atrisināties pati par sevi. Alveolīta recidīvi noved pie tā, ka plaušu audos notiek neatgriezeniskas izmaiņas. Tas pasliktina prognozi, kā arī alveolīta vai tā hroniskās gaitas komplikācijas.









