Saturs
Idiopātiskais fibrozējošais alveolīts (IFA) ir slimība, kas joprojām ir viena no vismazāk pētītajām plaušu intersticija patoloģijām. Ar šāda veida alveolītu plaušu interstitija iekaisums rodas ar tā fibrozi. Cieš, ieskaitot elpceļus, plaušu parenhīmu. Tas negatīvi ietekmē elpošanas orgānu stāvokli, izraisa to ierobežojošas izmaiņas, gāzu apmaiņas traucējumus un elpošanas mazspēju, kas izraisa nāvi.
Idiopātisku fibrozējošu alveolītu sauc arī par idiopātisku plaušu fibrozi. Šo terminoloģiju galvenokārt lieto angļu speciālisti (idiopātiskā plaušu fibroze), kā arī vācu pulmonologi (idiopa-thische Lungenfibrose). Apvienotajā Karalistē ELISA sauc par "kriptogēnu fibrozējošu alveolītu" (kriptogēnu fibrozējošu alveolītu).
Terminiem “kriptogēns” un “idiopātisks” ir dažas atšķirības, taču tagad tie tiek lietoti kā sinonīmi. Abi šie vārdi nozīmē, ka slimības cēlonis paliek neskaidrs.
Epidemioloģija un riska faktori
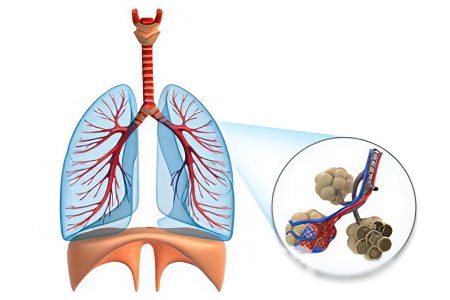
Statistiskā informācija, kas atspoguļo slimības izplatību, ir ļoti pretrunīga. Tiek pieņemts, ka šādas neatbilstības ir saistītas ar pacientu iekļaušanu ne tikai ar idiopātisku fibrozējošu alveolītu, bet arī ar citām idiopātiskām intersticiālām pneimonijām (IIP).
No 100 vīriešiem 000 cilvēku saskaras ar patoloģiju un 20 cilvēkiem no 100 sievietēm. Gada laikā saslimst 000 cilvēku uz katriem 13 vīriešiem un 100 cilvēki uz 000 sievietēm.
Lai gan idiopātiskā alveolīta cēloņi šobrīd nav zināmi, zinātnieki nebeidz censties noskaidrot slimības patieso izcelsmi. Pastāv pieņēmums, ka patoloģijai ir ģenētisks pamats, kad cilvēkam ir iedzimta nosliece uz šķiedru audu veidošanos plaušās. Tas notiek, reaģējot uz jebkādiem elpošanas sistēmas šūnu bojājumiem. Zinātnieki apstiprina šo hipotēzi ar ģimenes anamnēzi, kad šī slimība ir izsekota asinsradiniekiem. Par labu slimības ģenētiskajam pamatam ir arī tas, ka plaušu fibroze bieži izpaužas pacientiem ar iedzimtām patoloģijām, piemēram, ar Gošē slimību.
Strukturālās izmaiņas plaušās

Idiopātiskā fibrozējošā alveolīta morfoloģiskā attēla galvenās iezīmes ir:
Plaušu parenhīmas blīvas fibrozes klātbūtne.
Morfoloģiskās izmaiņas tiek sadalītas pēc neviendabīga veida. Šāda smērēšanās ir saistīta ar to, ka plaušās mijas veselu un bojātu audu zonas. Izmaiņas var būt šķiedrainas, cistiskas un intersticiāla iekaisuma formā.
Acinus augšējā daļa ir iekļauta iekaisuma procesa sākumā.
Kopumā plaušu audu histoloģija idiopātiskā fibrozējošā alveolīta gadījumā atgādina līdzīgu attēlu kā intersticiālas pneimonijas gadījumā.
Idiopātiskā fibrozējošā alveolīta simptomi

Visbiežāk fibrozējošs idiopātisks alveolīts tiek diagnosticēts pacientiem, kas vecāki par 50 gadiem. Vīrieši slimo biežāk nekā sievietes. Aptuvenā attiecība ir 1,7:1.
Pacienti norāda uz elpas trūkumu, kas pastāvīgi palielinās. Pacients nespēj dziļi elpot (ieelpošanas aizdusa), viņu vajā sauss klepus bez krēpām. Aizdusa rodas visiem pacientiem ar idiopātisku fibrozējošu alveolītu.
Jo spēcīgāks ir elpas trūkums, jo smagāka ir slimības gaita. Vienreiz parādījies, tas vairs nepāriet, bet tikai progresē. Turklāt tā rašanās nav atkarīga no diennakts laika, no apkārtējās vides temperatūras un citiem faktoriem. Pacientiem tiek saīsinātas ieelpas fāzes, kā arī izelpas fāzes. Tāpēc šādu pacientu elpošana ir ātra. Katram no viņiem ir hiperventilācijas sindroms.
Ja cilvēks vēlas dziļi elpot, tas noved pie klepus. Tomēr ne visiem pacientiem attīstās klepus, tāpēc tas nav diagnostiski interesants. Lai gan cilvēkiem ar hronisku obstruktīvu plaušu slimību, ko bieži sajauc ar ELISA, klepus vienmēr būs. Slimībai progresējot, elpas trūkums noved pie tā, ka cilvēks kļūst invalīds. Viņš zaudē spēju izrunāt garu frāzi, nevar staigāt un pats par sevi parūpēties.
Patoloģijas manifests ir gandrīz pamanāms. Daži pacienti atzīmē, ka viņiem sāka attīstīties fibrozējošais alveolīts atbilstoši SARS veidam. Tāpēc daži zinātnieki norāda, ka slimībai var būt vīrusu raksturs. Tā kā patoloģija attīstās lēni, cilvēkam ir laiks pielāgoties viņa elpas trūkumam. Pašam nezinot, cilvēki samazina savu aktivitāti un pāriet uz pasīvāku dzīvi.
Produktīvs klepus, tas ir, klepus, ko pavada krēpu izdalīšanās, attīstās ne vairāk kā 20% pacientu. Gļotas var saturēt strutas, īpaši pacientiem, kuri cieš no smaga idiopātiska fibrozes alveolīta. Šī zīme ir bīstama, jo norāda uz bakteriālas infekcijas pievienošanos.
Ķermeņa temperatūras paaugstināšanās un asiņu parādīšanās krēpās nav raksturīga šai slimībai. Klausoties plaušas, ārsts auskultē krepītu, kas rodas iedvesmas beigās. Ja krēpās parādās asinis, pacients jānosūta uz plaušu vēža izmeklēšanu. Šī slimība pacientiem ar ELISA tiek diagnosticēta 4-12 reizes biežāk nekā veseliem cilvēkiem, pat tiem, kas smēķē.
Citi ELISA simptomi ir:
Locītavu sāpes.
Sāpes muskuļos.
Nagu falangu deformācijas, kas sāk atgādināt stilbiņus. Šis simptoms rodas 70% pacientu.
Krepitācijas ieelpas beigās kļūst intensīvākas, un sākumā tās būs maigākas. Speciālisti galīgo krepītu salīdzina ar celofāna sprakšķēšanu vai skaņu, kas rodas, atverot rāvējslēdzēju.
Ja slimības attīstības sākumposmā krepitācijas ir dzirdamas galvenokārt aizmugurējos bazālos reģionos, tad, progresējot, čīkstēšana būs dzirdama pa visu plaušu virsmu. Nevis elpas beigās, bet visā garumā. Kad slimība ir tikko sākusi attīstīties, krepita var nebūt, kad rumpis ir noliekts uz priekšu.
Sausie raļļi ir dzirdami ne vairāk kā 10% pacientu. Visbiežākais cēlonis ir bronhīts. Turpmāka slimības attīstība izraisa elpošanas mazspējas simptomus, cor pulmonale attīstību. Ādas krāsa iegūst pelnu cianotisku krāsu, pastiprinās 2. tonis virs plaušu artērijas, paātrinās sirdsdarbība, uzbriest dzemdes kakla vēnas, pietūkst ekstremitātes. Pēdējā slimības stadija noved pie izteikta cilvēka svara zuduma līdz pat kaheksijas attīstībai.
Idiopātiskā fibrozējošā alveolīta diagnostika
Idiopātiskā fibrozējošā alveolīta diagnostikas metodes šajā brīdī ir pārskatītas. Lai gan tāda izpētes tehnika kā atvērta plaušu biopsija dod visdrošāko rezultātu un tiek uzskatīta par diagnostikas “zelta standartu”, tā ne vienmēr tiek praktizēta.
Tas ir saistīts ar būtiskiem atklātas plaušu biopsijas trūkumiem, tostarp: procedūra ir invazīva, tā ir dārga, pēc tās ieviešanas ārstēšana būs jāatliek līdz pacienta atveseļošanai. Turklāt vairākas reizes nebūs iespējams veikt biopsiju. Daļai pacientu to ir pilnīgi neiespējami veikt, jo cilvēka veselības stāvoklis to neļauj.
Galvenie diagnostikas kritēriji, kas izstrādāti, lai noteiktu idiopātisku fibrozējošu alveolītu, ir:
Citas plaušu intersticija patoloģijas ir izslēgtas. Tas attiecas uz slimībām, kuras var izraisīt medikamentu lietošana, kaitīgu vielu ieelpošana, sistēmiski saistaudu bojājumi.
Tiek samazināta ārējās elpošanas funkcija, tiek traucēta gāzu apmaiņa plaušās.
CT skenēšanas laikā tiek konstatētas abpusējas acu izmaiņas plaušās, to bazālajās daļās.
Citas slimības netiek apstiprinātas pēc transbronhiālās biopsijas vai bronhoalveolārās skalošanas.
Papildu diagnostikas kritēriji ietver:
Pacients ir vecāks par 50 gadiem.
Elpas trūkums pacientam rodas nemanāmi, palielinās ar fizisko piepūli.
Slimībai ir garš gaita (no 3 mēnešiem vai ilgāk).
Krepīts ir dzirdams plaušu bazālajos reģionos.
Lai ārsts varētu noteikt diagnozi, ir jārod apstiprinājums 4 galvenajiem un 3 papildu kritērijiem. Klīnisko kritēriju izvērtēšana ļauj noteikt ELISA ar lielu varbūtības pakāpi, līdz pat 97% (datus sniedz Raghu et al.), bet pašu kritēriju jutība ir vienāda ar 62%. Tāpēc aptuveni trešdaļai pacientu joprojām ir jāveic plaušu biopsija.
Augstas precizitātes datortomogrāfija uzlabo plaušu izmeklēšanas kvalitāti un atvieglo ELISA, kā arī citu līdzīgu patoloģiju diagnostiku. Tās izpētes vērtība ir vienāda ar 90%. Daudzi eksperti uzstāj, ka pilnībā jāatsakās no biopsijas, ja augstas precizitātes tomogrāfija ir atklājusi idiopātiskajam alveolītam raksturīgas izmaiņas. Šajā gadījumā runa ir par “šūnveida” plaušām (kad skartā zona ir 25%), kā arī par fibrozes klātbūtnes histoloģisku apstiprinājumu.
Laboratoriskajai diagnostikai patoloģijas noteikšanas ziņā nav globālas nozīmes.
Iegūto analīžu galvenās īpašības:
Mērens ESR pieaugums (diagnosticēts 90% pacientu). Ja ESR ievērojami palielinās, tas var liecināt par vēža audzēju vai akūtu infekciju.
Paaugstināts krioglobulīnu un imūnglobulīnu līmenis (30-40% pacientu).
Antinukleāro un reimatoīdo faktoru palielināšanās, bet neatklājot sistēmisku patoloģiju (20-30% pacientu).
Kopējās laktātdehidrogenāzes līmeņa paaugstināšanās serumā, ko izraisa alveolāro makrofāgu un 2. tipa alveocītu aktivitātes palielināšanās.
Palielināts hematokrīts un sarkano asins šūnu skaits.
Leikocītu līmeņa paaugstināšanās. Šis indikators var būt infekcijas pazīme vai glikokortikosteroīdu lietošanas pazīme.
Tā kā fibrozējošais alveolīts izraisa plaušu darbības traucējumus, ir svarīgi novērtēt to tilpumu, tas ir, vitalitāti, kopējo kapacitāti, atlikušo tilpumu un funkcionālo atlikušo kapacitāti. Veicot testu, Tiffno koeficients būs normas robežās, vai pat palielināsies. Spiediena un tilpuma līknes analīze parādīs tās nobīdi pa labi un uz leju. Tas liecina par plaušu paplašināmības samazināšanos un to tilpuma samazināšanos.
Aprakstītais tests ir ļoti jutīgs, tāpēc to var izmantot agrīnai patoloģijas diagnostikai, kad citi pētījumi vēl nekonstatē izmaiņas. Piemēram, miera stāvoklī veikts asins gāzes tests neatklās nekādas novirzes. Skābekļa daļējas spriedzes samazināšanās arteriālajās asinīs tiek novērota tikai fiziskas slodzes laikā.
Nākotnē hipoksēmija būs pat miera stāvoklī, un to pavada hipokapnija. Hiperkapnija attīstās tikai slimības beigu stadijā.
Veicot rentgenogrāfiju, visbiežāk ir iespējams vizualizēt retikulārā vai retikulonodulārā tipa izmaiņas. Tie būs atrodami abās plaušās, to apakšējā daļā.
Retikulārie audi ar fibrozējošu alveolītu kļūst raupji, tajos veidojas dzīslas, cistiski apskaidrojumi ar diametru 0,5-2 cm. Tie veido "šūnveida plaušu" attēlu. Kad slimība sasniedz terminālo stadiju, ir iespējams vizualizēt trahejas novirzi pa labi un traheomegāliju. Tajā pašā laikā speciālistiem jāņem vērā, ka 16% pacientu rentgena attēls var palikt normas robežās.
Ja pacienta patoloģiskajā procesā ir iesaistīta pleira, attīstās intratorakāla adenopātija un kļūst pamanāms parenhīmas sabiezējums, tad tas var liecināt par ELISA komplikāciju ar vēža audzēju vai citu plaušu slimību. Ja pacientam vienlaikus attīstās alveolīts un emfizēma, tad plaušu tilpums var palikt normas robežās vai pat palielināties. Vēl viena šo divu slimību kombinācijas diagnostikas pazīme ir asinsvadu modeļa vājināšanās plaušu augšdaļā.

Augstas izšķirtspējas datortomogrāfijas laikā ārsti atklāj šādas pazīmes:
Neregulāras lineāras ēnas.
Cistiskā skaidrība.
“Matēta stikla” tipa plaušu lauku samazinātas caurspīdīguma fokusa perēkļi. Plaušu bojājuma laukums ir 30%, bet ne vairāk.
Bronhu sieniņu sabiezēšana un to nelīdzenums.
Plaušu parenhīmas dezorganizācija, vilces bronhektāzes. Visvairāk tiek ietekmēti plaušu bazālie un subpleiras reģioni.
Ja CT datus izvērtē speciālists, tad diagnoze būs 90% pareiza.
Šis pētījums ļauj atšķirt idiopātisku fibrozējošu alveolītu no citām slimībām, kurām ir līdzīgs attēls, tostarp:
Hronisks paaugstinātas jutības pneimonīts. Ar šo slimību pacientam nav “šūnu” izmaiņu plaušās, ir pamanāmi centrilobulārie mezgliņi, un pats iekaisums koncentrējas plaušu augšējā un vidējā daļā.
Azbestoze. Šajā gadījumā pacientam veidojas pleiras plāksnes un fibrozes parenhīmas joslas.
Desquamative intersticiāla pneimonija. “Matētā stikla” tipa aptumšojumi tiks pagarināti.
Saskaņā ar datortomogrāfiju pacientam ir iespējams veikt prognozi. Tas būs labāk pacientiem ar slīpēta stikla sindromu, un sliktāk pacientiem ar retikulārām izmaiņām. Pacientiem ar jauktiem simptomiem ir indicēta vidēja prognoze.
Tas ir saistīts ar faktu, ka pacienti ar slīpēta stikla sindromu labāk reaģē uz glikokortikosteroīdu terapiju, ko atspoguļo raksturīgās pazīmes HRCT laikā. Tagad ārsti, veidojot prognozi, vairāk vadās pēc datortomogrāfijas datiem, nevis citām metodēm (bronhu un alveolu skalošana, plaušu izmeklējumi, plaušu biopsija). Tā ir datortomogrāfija, kas ļauj novērtēt plaušu parenhīmas iesaistīšanās pakāpi patoloģiskajā procesā. Lai gan biopsija ļauj pārbaudīt tikai noteiktu ķermeņa daļu.
Bronhoalveolāro skalošanu nevajadzētu izslēgt no diagnostikas prakses, jo tā ļauj noteikt patoloģijas prognozi, tās gaitu un iekaisuma klātbūtni. Veicot skalošanu ar ELISA, tiek konstatēts palielināts eozinofilu un neitrofilu skaits. Tajā pašā laikā šis simptoms ir raksturīgs citām plaušu audu slimībām, tāpēc nevajadzētu pārvērtēt tā nozīmi.
Augsts eozinofilu līmenis skalā pasliktina idiopātiskā fibrozējošā alveolīta prognozi. Fakts ir tāds, ka šādi pacienti visbiežāk slikti reaģē uz ārstēšanu ar kortikosteroīdu zālēm. To lietošana ļauj samazināt neitrofilu līmeni, bet eozinofilu skaits paliek nemainīgs.
Ja skalošanas šķidrumā tiek konstatēta augsta limfocītu koncentrācija, tas var liecināt par labvēlīgu prognozi. Tā kā to palielināšanās bieži notiek ar adekvātu ķermeņa reakciju uz ārstēšanu ar kortikosteroīdiem.
Transbronhiālā biopsija ļauj iegūt tikai nelielu audu laukumu (ne vairāk kā 5 mm). Līdz ar to tiek samazināta pētījuma informatīvā vērtība. Tā kā šī metode ir salīdzinoši droša pacientam, tā tiek praktizēta slimības sākuma stadijā. Biopsija var izslēgt tādas patoloģijas kā sarkoidoze, paaugstinātas jutības pneimonīts, vēža audzēji, infekcijas, eozinofīlā pneimonija, histocitoze un alveolārā proteīna.
Kā minēts, atvērtā tipa biopsija tiek uzskatīta par klasisku ELISA diagnostikas metodi, tā ļauj precīzi noteikt diagnozi, taču ar šo metodi nav iespējams paredzēt patoloģijas attīstību un tās reakciju uz turpmāko ārstēšanu. Atvērto biopsiju var aizstāt ar torakoskopisku biopsiju.
Šajā pētījumā tiek ņemts līdzīgs audu daudzums, taču pleiras dobuma drenāžas ilgums nav tik ilgs. Tas samazina laiku, ko pacients pavada slimnīcā. Torakoskopiskās procedūras komplikācijas ir retāk sastopamas. Kā liecina pētījumi, atklātu biopsiju nav ieteicams izrakstīt visiem pacientiem bez izņēmuma. To tiešām pieprasa tikai 11-12% pacientu, bet ne vairāk.
Starptautiskajā 10. pārskatīšanas slimību klasifikācijā ELISA ir definēts kā “J 84.9 – Intersticiāla plaušu slimība, neprecizēta”.
Diagnozi var formulēt šādi:
ELISA, agrīna stadija, 1. pakāpes elpošanas mazspēja.
ELISA “šūnu plaušu” stadijā, 3. pakāpes elpošanas mazspēja, hroniska cor pulmonale.
Idiopātiskā fibrozējošā alveolīta ārstēšana
Efektīvas metodes ELISA ārstēšanai vēl nav izstrādātas. Turklāt ir grūti izdarīt secinājumu par terapijas rezultātu efektivitāti, jo dati par slimības dabisko gaitu ir minimāli.
Ārstēšanas pamatā ir tādu zāļu lietošana, kas samazina iekaisuma reakciju. Tiek izmantoti kortikosteroīdi un citostatiķi, kas ietekmē cilvēka imūnsistēmu un palīdz mazināt iekaisumu. Šāda terapija ir izskaidrojama ar pieņēmumu, ka idiopātisks fibrozējošs alveolīts attīstās uz hroniska iekaisuma fona, kas izraisa fibrozi. Ja šī reakcija tiek nomākta, tad var novērst fibrotisko izmaiņu veidošanos.
Ir trīs iespējamie terapijas veidi:
Ārstēšana tikai ar glikokortikosteroīdiem.
Ārstēšana ar glikokortikosteroīdiem ar azatioprīnu.
Ārstēšana ar glikokortikosteroīdiem ar ciklofosfamīdu.
Starptautiskais konsenss, kas notika 2000. gadā, iesaka ārstēšanā izmantot pēdējos 2 shēmas, lai gan nav argumentu par to efektivitāti salīdzinājumā ar glikokortikosteroīdu monoterapiju.
Daudzi ārsti mūsdienās izraksta glikokortikosteroīdus iekšķīgai lietošanai. Lai gan pozitīvus rezultātus var sasniegt tikai 15-20% pacientu. Personas, kas jaunākas par 50 gadiem, pārsvarā sievietes, labāk reaģē uz šādu terapiju, ja viņiem ir palielināts limfocītu līmenis skalošanas no bronhiem un alveolām, kā arī tiek diagnosticētas slīpēta stikla izmaiņas.
Ārstēšana jāturpina vismaz sešus mēnešus. Lai novērtētu tā efektivitāti, pievērsiet uzmanību slimības simptomiem, rentgenstaru un citu metožu rezultātiem. Ārstēšanas laikā ir jāuzrauga pacienta labklājība, jo šāda terapija ir saistīta ar augstu komplikāciju risku.
Daži eksperti iebilst pret citostatisko līdzekļu lietošanu ELISA ārstēšanā. Viņi to pamato, sakot, ka komplikāciju iespējamība ar šādu terapiju ir ārkārtīgi augsta. Tas jo īpaši attiecas uz ciklofosfamīda lietošanu. Visbiežāk sastopamā blakusparādība ir pancitopēnija. Ja trombocītu skaits nokrītas zem 100/ml vai limfocītu līmenis nokrītas zem 000/ml, tad zāļu devas tiek samazinātas.
Papildus leikopēnijai ārstēšana ar ciklofosfamīdu ir saistīta ar tādu blakusparādību attīstību kā:
Urīnpūšļa vēzis.
Hemorāģisks cistīts.
Stomatīts.
Krēsla traucējumi.
Augsta ķermeņa uzņēmība pret infekcijas slimībām.
Ja pacientam tomēr tika izrakstīti citostatiķi, tad katru nedēļu viņam būs jāziedo asinis vispārējai analīzei (pirmajās 30 dienās no ārstēšanas sākuma). Pēc tam asinis tiek dotas 1-2 reizes 14-28 dienu laikā. Ja terapija tiek veikta, izmantojot ciklofosfamīdu, pacientam katru nedēļu jānes urīns analīzei. Ir svarīgi novērtēt viņas stāvokli un kontrolēt asiņu parādīšanos urīnā. Šāda kontrole mājas ārstēšanā var būt grūti īstenojama, tāpēc šādu terapijas režīmu ne vienmēr izmanto.
Zinātnieki cer, ka interferonu lietošana palīdzēs tikt galā ar idiopātisku fibrozējošu alveolītu. Tie novērš fibroblastu un matricas olbaltumvielu dīgšanu plaušu audu šūnās.
Radikāls veids, kā ārstēt patoloģiju, ir plaušu transplantācija. Pacientu dzīvildze 3 gadu laikā pēc operācijas ir 60%. Tomēr daudzi pacienti ar ELISA ir gados vecāki cilvēki, tāpēc viņi nevar paciest šādu iejaukšanos.
Komplikāciju ārstēšana
Ja pacientam attīstās elpceļu infekcija, viņam tiek nozīmētas antibiotikas un pretsēnīšu līdzekļi. Ārsti uzstāj, ka šādi pacienti tiek vakcinēti pret gripu un pneimokoku infekciju. Plaušu hipertensijas un dekompensētas hroniskas cor pulmonale terapija tiek veikta saskaņā ar attiecīgajiem protokoliem.
Ja pacientam izpaužas hipoksēmija, viņam tiek parādīta skābekļa terapija. Tas ļauj samazināt elpas trūkumu un palielināt pacienta slodzes toleranci.
Prognoze
Prognoze pacientiem ar idiopātisku fibrozējošu alveolītu ir slikta. Šādu pacientu vidējais paredzamais dzīves ilgums nepārsniedz 2,9 gadus.
Prognoze ir nedaudz labāka slimām sievietēm, jauniem pacientiem, bet tikai ar nosacījumu, ka slimība ilgst ne vairāk kā gadu. Tas arī uzlabo prognozi par pozitīvu organisma reakciju uz ārstēšanu ar glikokortikosteroīdiem.
Visbiežāk pacienti mirst no elpošanas un plaušu sirds mazspējas. Šīs komplikācijas attīstās ELISA progresēšanas dēļ. Tas var būt arī letāls plaušu vēža dēļ.









