Saturs
Medicīniskā tuberkulozes ārstēšana
Diagnostisks
Slimības aktīvajā fāzē parasti ir simptomi (drudzis, svīšana naktī, pastāvīgs klepus utt.). Ārsts paļaujas uz šiem simptomiem, kā arī uz turpmāko pārbaužu un izmeklējumu rezultātiem.
Ādas tests. Ādas tests var noteikt Koha baciļu klātbūtni organismā. Tikko inficētai personai šis tests būs pozitīvs 4 līdz 10 nedēļas pēc inficēšanās. Neliels daudzums tuberkulīna (attīrīts proteīns no Mycobacterium tuberkuloze) injicē zem ādas. Ja nākamo 48 līdz 72 stundu laikā injekcijas vietā rodas ādas reakcija (apsārtums vai pietūkums), tas norāda uz infekciju. Ja rezultāts ir negatīvs, ārsts var ieteikt otru pārbaudi pēc dažām nedēļām.
Tuberkulozes medicīniskās ārstēšanas metodes: visu saproti 2 minūtēs
Plaušu rentgenogrāfija. Ja pacientam ir ilgstoša klepus simptomi, piemēram, tiks nozīmēta krūškurvja rentgenogrāfija, lai novērtētu plaušu stāvokli. Novērošanas laikā rentgenstūris ļauj arī pārbaudīt slimības gaitu.
Plaušu sekrēcijas paraugu bioloģiskie testi. Vispirms izdalījumi tiek novēroti mikroskopā, lai pārbaudītu, vai izdalījumos esošās baktērijas ir daļa no mikobaktēriju dzimtas (Koch bacillus ir mikobaktērijas). Šīs pārbaudes rezultāts tiek iegūts tajā pašā dienā. Mēs arī dodamies uz kultūra izdalījumi lai identificētu baktērijas un to, vai tās ir rezistentas pret antibiotikām. Tomēr, lai iegūtu rezultātus, jums jāgaida 2 mēneši.
Ja mikroskopiskā pārbaude atklāj mikobaktēriju klātbūtni un medicīniskais novērtējums liecina, ka tā ir tuberkuloze, tiek uzsākta ārstēšana ar antibiotikām, negaidot mikrobu kultūras testa rezultātu. Tādējādi simptomi tiek atviegloti, slimība tiek kontrolēta, un ir mazāka iespēja pārnest infekciju apkārtējiem. Pēc tam ārstēšanu var koriģēt, ja nepieciešams.
Antibiotiku ārstēšana
Jūsu darbs IR Klientu apkalpošana pirmās rindas antibiotikas var uzveikt tuberkulozi gandrīz visos gadījumos. Cilvēkiem ar šo stāvokli tiek lūgts palikt mājās vai valkāt masku sabiedriskās vietās, līdz ārsts konstatē, ka viņi vairs nav lipīgi (parasti pēc divu vai trīs nedēļu ārstēšanas).
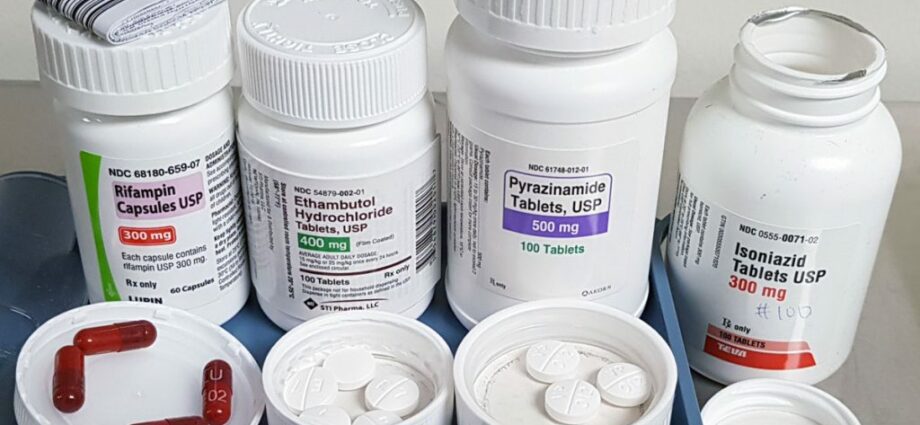
Pirmās līnijas ārstēšana. Parasti izraksta četras antibiotikas šādi ir izoniazīds, rifampīns, etambutols un pirazinamīds, ko lieto iekšķīgi. Lai medicīniskā ārstēšana būtu efektīva un pilnībā iznīcinātu baktērijas, zāles jālieto katru dienu minimālu laiku. 6 mēnešiem, dažreiz līdz 12 mēnešiem. Visas šīs antibiotikas var izraisīt dažādas pakāpes aknu bojājumus. Pastāstiet savam ārstam, ja rodas kādi simptomi, piemēram, slikta dūša un vemšana, apetītes zudums, dzelte (dzeltena krāsa), tumšs urīns vai drudzis bez redzama iemesla.
Otrās līnijas ārstēšana. Ja baktērijas ir rezistentas pret divām galvenajām antibiotikām (izoniazīdu un rifampicīnu), tad to sauc par multirezistenci (MDR-TB) un ir jāizmanto zāles no 2.e līnija. Dažreiz tiek kombinētas 4 līdz 6 antibiotikas. Tie bieži ir jālieto ilgākā laika posmā, dažreiz līdz 2 gadiem. Tās var izraisīt arī blakusparādības, piemēram, nejutīgumu rokās vai kājās un aknu toksicitāti. Daži no tiem tiek ievadīti intravenozi.
Īpaši rezistentu baktēriju ārstēšana. Ja infekcijas celms ir izturīgs pret vairākiem ārstēšanas veidiem, ko parasti piedāvā pirmajā vai otrajā līnijā, lai cīnītos pret šo tā saukto plaši rezistento tuberkulozi vai XDR-TB, tiek izmantota smagāka un toksiskāka ārstēšana, ko bieži ievada intravenozi.
Mīnusi-norādes. THE 'alkohols unacetaminofēns (Tylenol®) ir kontrindicēta visā ārstēšanas laikā. Šīs vielas rada lielāku slodzi aknām un var radīt problēmas.
cits
Gadījumā, ja'pārtika Ja ir deficīts, multivitamīnu un minerālvielu piedevas lietošana var palīdzēt novērst infekcijas atkārtošanos4. Ja iespējams, priekšroka jādod līdzsvarotāku ēšanas paradumu pieņemšanai, lai paātrinātu atveseļošanos. Plašāku informāciju par veselīga uztura pamatiem skatiet mūsu sadaļā Ēd labāk.
Svarīgs. Pat ja slimība vairs nav lipīga pēc 2 vai 3 ārstēšanas nedēļām, tā jāturpina visu noteikto ilgumu. Nepilnīga vai nepiemērota ārstēšana ir sliktāka par neārstēšanu. Patiešām, ārstēšana, kas pārtraukta pirms termiņa, var izraisīt pret antibiotikām rezistentu baktēriju izplatīšanos. Slimību tad ir daudz grūtāk ārstēt un laikietilpīgāk, un ārstēšana ir organismam toksiskāka. Turklāt tas ir galvenais nāves cēlonis, īpaši ar HIV inficētu cilvēku vidū. Visbeidzot, ja baktērijas kļūst rezistentas, tiek pārnestas uz citiem cilvēkiem, profilaktiskā ārstēšana ir neefektīva. |