Holangiokarcinoms
Kas tas ir ?
Holangiokarcinoma ir žultsvadu vēzis. Tas ietekmē aknu iekšējā vai ekstrahepatiskā žults koka epitēliju, tas ir, audus, kas sastāv no cieši blakus esošām šūnām, kas veido žults savākšanas kanālu kopumu. Žults ir dzeltenīgs viskozs šķidrums, ko ražo aknas, tāpēc ir iespējama intra- vai ārpus aknu slimības attīstība.
Neskatoties uz joprojām maz zināmo slimības izplatību, holangiokarcinoma veido gandrīz 3% kuņģa-zarnu trakta vēža un apmēram 10 līdz 15% aknu un žults ceļu ļaundabīgo audzēju. Šīs patoloģijas attīstībā ir neliels vīriešu pārsvars. Turklāt slimība attīstās vidēji no 50 līdz 70 gadiem.
Šī audzēja attīstības izcelsme joprojām nav skaidra. Tomēr šķiet, ka tā sastopamība ir sporādiska, tas ir, skar tikai noteiktus indivīdus populācijā bez noteiktas “pārnešanas ķēdes”. (1)
Šis vēzis var attīstīties šādos gadījumos:
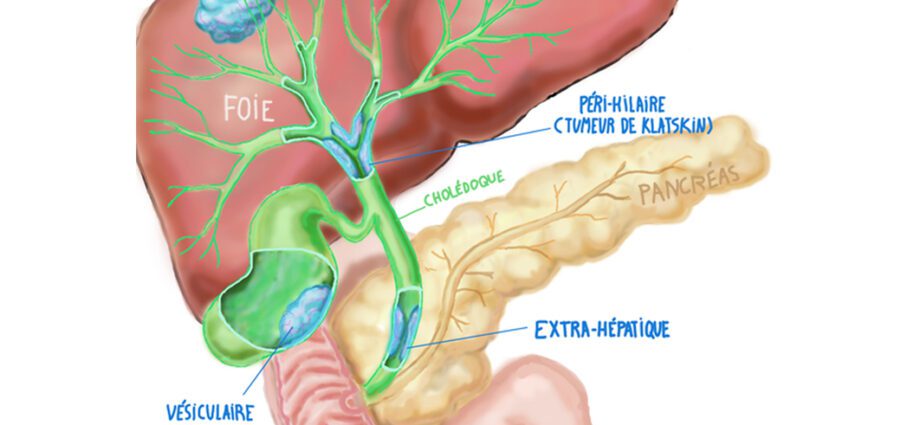
- intrahepatiskie žultsvadi. Šos ceļus veido mazi kanāliņi (kanāliski), siļķu kanāli un žultsvadi. Šis kanālu kopums tiek apvienots, lai izveidotu kopīgu kreiso un labo kanālu. Tie atstāj aknas, veidojot kopēju ekstrahepatisku kanālu. Īpaša audzēja forma, kas ietekmē krustojumu starp labo un kreiso aknu kanālu, tiek saukta par Klatskina audzēju;
– ekstrahepatiskie žultsvadi, kas sastāv no galvenā žultsvada un papildu žultsvada.
Simptomi, kas saistīti ar šāda veida vēzi, ir atšķirīgi atkarībā no intra vai ekstra aknu bojājuma. Turklāt klīniskās izpausmes parasti parādās, kad slimība ir progresējošā attīstības stadijā.
Tā ir reta slimība, kuras sastopamība ir 1 no 100 cilvēkiem. (000)
Simptomi
Slimības simptomi parādās progresējošā stadijā un atšķiras atkarībā no audzēja atrašanās vietas.
Patiešām, ja audzējs ir ekstrahepatisks, saistītie simptomi ir: (1)
- holestātiskas izpausmes: dzidri izkārnījumi, dzelte, tumšs urīns, nieze utt.;
- diskomforts;
- svara zudums;
- noguruma un vājuma sajūta.
Intrahepatiskās iesaistīšanās kontekstā slimību vairāk nosaka diskomforts un specifiski vēdera simptomi, piemēram:
- svara zudums;
- anoreksija;
- sāpes vēderā.
Ar slimību var būt saistīti arī citi simptomi: (2)
- drudzis ;
- nieze;
- sāpes vēdera labajā augšējā daļā.
Slimību definē vairākos posmos: (3)
– 1.a stadija: vēzis lokalizējas žultsvadu iekšpusē;
– 1.b stadija: vēzis sāk izplatīties un izplatīties pa limfas asinsvadiem;
– 2. stadija: vēzis sāk izplatīties pa audiem (galvenokārt aknām) un limfas asinsvadiem;
– 3. stadija: vēzis metastātiskā veidā atrodas lielākajā daļā asins un limfas asinsvadu;
– 4. stadija: vēzis izplatās visos orgānos.
Slimības izcelsme
Precīzs žultsceļu vēža cēlonis joprojām nav zināms. Tomēr holangiokarcinomas attīstības riska faktori ir labāk izprotami.
Vēzis rodas no mutācijām šūnu ģenētiskās informācijas nesējā: DNS.
Šīs ģenētiskās mutācijas šūnās izraisa pastiprinātu šūnu attīstību un nekontrolētu augšanu, kā rezultātā veidojas šūnu kopums, ko sauc par audzēju.
Gadījumā, ja vēzis netiek laikus diagnosticēts un/vai netiek savlaicīgi ārstēts, audzējs var izaugt lielāks un izplatīties tieši uz citām ķermeņa daļām vai by asins plūsma. (3)
Holangiokarcinomu raksturo audzējs, kas ietekmē žultsvadus. Tas parasti attīstās lēni, un arī tā attīstība līdz metastātiskam stāvoklim ir lēna.
Turklāt slimības skrīnings bieži tiek veikts audzēja progresējošā stadijā.
Audzējs var augt jebkurā līmenī pa žults ceļu un bloķēt žults plūsmu.
Riska faktori
Lai gan precīza slimības izcelsme līdz šai dienai joprojām nav zināma, daudzi ar slimību saistīti riska faktori ir skaidri. Tas jo īpaši attiecas uz: (2)
- cistu klātbūtne žultsvados;
- hronisks žults ceļu vai aknu iekaisums;
- primārais un sekundārais sklerozējošais holangīts (nekrotizējošs žultsvadu iekaisums, kas izraisa to sašaurināšanos un traucē normālu žults plūsmu);
- čūlainais kolīts (hroniska resnās zarnas iekaisuma slimība);
- hroniska vēdertīfa pārnēsāšana (vēdertīfa attīstība, kuras cēlonis ir infekcijas izraisītājs un ko var pārnest no viena indivīda uz otru);
- parazitāras infekcijas, ko izraisa Opisthochis viverrini pāris Clonorchis sinensis ;
- torotrasta (kontrastviela, ko izmanto rentgena rentgenogrammās) iedarbība.
Šāda veida audzēju attīstībā ietekmē arī citi personīgie faktori: (3)
- vecums; cilvēkiem, kas vecāki par 65 gadiem, ir lielāks risks saslimt ar šo slimību;
- noteiktu ķīmisko vielu iedarbība. Ilustratīvākais piemērs ir torotrasta iedarbība. Patiešām, ir pierādīts, ka šīs radiogrāfijā plaši izmantotās ķīmiskās vielas iedarbība pirms tās aizlieguma 1960. gados palielina holangiokarcinomas attīstības risku. Slimības attīstības riska paaugstināšanā ir iesaistītas arī citas ķīmiskas vielas, piemēram, azbests vai PCB (polihlorbifenili). Pirmais ilgu laiku tika izmantots kā liesmu slāpējošs materiāls būvniecības, celtniecības un rūpniecības nozarēs. PHB bieži ir izmantoti arī rūpniecībā un būvniecībā. Uz šīm ķīmiskajām vielām tagad attiecas stingri noteikumi;
- B vai C hepatīta klātbūtne;
- cirozes klātbūtne;
- infekcija ar HIV (cilvēka imūndeficīta vīrusu);
- I un II tipa cukura diabēts;
- aptaukošanās;
- tabaka.
Profilakse un ārstēšana
Lai noteiktu slimības diagnozi, jāveic dažādi skrīninga testi attiecībā uz žultsvadu vēzi. (3)
- holangiokarcinomas diagnosticēšanai izmanto asins analīzi. Faktiski kontekstā, kad audzējs attīstās žultsvados, vēža šūnas izdala noteiktas raksturīgas ķīmiskas vielas, kuras var identificēt ar asins analīzi. Tomēr šos marķierus var atbrīvot arī citos apstākļos. Šo vielu klātbūtne nav sistemātiski saistīta ar žultsvadu vēža attīstību;
- žultsvadu skeneris ļauj iegūt šīs ķermeņa daļas iekšpuses attēlu, lai atklātu jebkādas novirzes;
- tomogrāfija, izmantojot virkni aknu rentgenstaru, ļauj detalizētāk analizēt šo orgānu, izmantojot trīsdimensiju attēlus;
- MRI (magnētiskās rezonanses attēlveidošana), izmantojot magnētisko lauku un radioviļņu sistēmu, lai iegūtu attēlu no aknu iekšpuses;
- retrogrādā holangiopankreatogrāfijas endoskopija ir līdzeklis, lai izceltu sīkākas žults ceļu novirzes;
- perkutānā transhepatiskā holangiogrāfiju izmanto arī, lai iegūtu detalizētu pārskatu par žultspūšļiem;
- biopsija ļauj apstiprināt diagnozi.
Lielāko daļu žults ceļu vēža gadījumu nevar izārstēt. Tomēr slimības ārstēšana bieži ir saistīta ar simptomiem.
Pacientu novērošana tiek veikta, pateicoties daudznozaru komandai, ko veido speciālistu kopums (ķirurgi, onkologs, radiologs, medmāsas, gastroenterologs utt.). (3)
Piedāvātā ārstēšana ir atkarīga no simptomiem, kā arī no vēža progresa.
1. un 2. stadijā ir iespējama operācija, lai atjaunotu daļu no žultspūšļa, žultsvadiem vai aknām.
3. stadijā veiksmīgas ārstēšanas iespējas ir atkarīgas no limfas asinsvadu bojājuma līmeņa.
Visbeidzot, 4. posmā ārstēšanas panākumu līmenis ir salīdzinoši zems.
Slimības ārstēšana var beigties ar ķirurģisku iejaukšanos, kas ļauj atjaunot vēža audus: daļu no žultsvadiem, kas satur vēža šūnas, žultspūšļa, dažu limfas asinsvadu ietekmēto vai pat daļu no aknām.
Parasti no 20% līdz 40% cilvēku ar operāciju un kuriem tiek veikta operācija, pēc operācijas izdzīvo 5 gadus vai ilgāk.
Ņemot vērā sāpes vēderā, dzelte utt., dažreiz ir nepieciešama žultsvadu atbloķēšana. Šo atbrīvošanu veic, izmantojot plānu cauruli, kas izvadīta caur žultsvadiem.
Staru terapija nav parastā holangiokarcinomas ārstēšana, tomēr tā var efektīvi mazināt simptomus, kā arī ierobežot metastāžu izplatību. Ir divu veidu staru terapija: ārējā staru terapija un iekšējā staru terapija.
Turklāt staru terapija var izraisīt blakusparādības, piemēram, sliktu dūšu, vemšanu vai pat smagu nogurumu.
Ķīmijterapiju izmanto arī staru terapijai līdzīgiem mērķiem. Vai arī simptomu mazināšanai, lai ierobežotu audzēja izplatību un palielinātu skartās personas paredzamo dzīves ilgumu. Ķīmijterapiju bieži kombinē ar staru terapiju. Blakusparādības, kas saistītas ar ķīmijterapiju, ir arī tās, kas saistītas ar staru terapiju un matu izkrišanu.
Daži pētījumi ir parādījuši ieguvumus, kas saistīti ar divu ķīmijterapijā lietoto zāļu (cisplatīna un gemcitabīna) kombināciju.
Līdz šim ar žultsvadu vēzi saistītās ārstēšanas metodes nav tik efektīvas kā tās, kas saistītas ar citiem vēža veidiem. Tāpēc daudzi pētījumi ir vērsti uz šāda veida vēzi, lai atrastu labākus veidus, kā ārstēt šo slimību.
Turklāt aktuāli ir arī pētījumi par mērķterapijas izstrādi. Tās ir zāles, kuru mērķis ir noteikts vēža attīstības posms.