Saturs
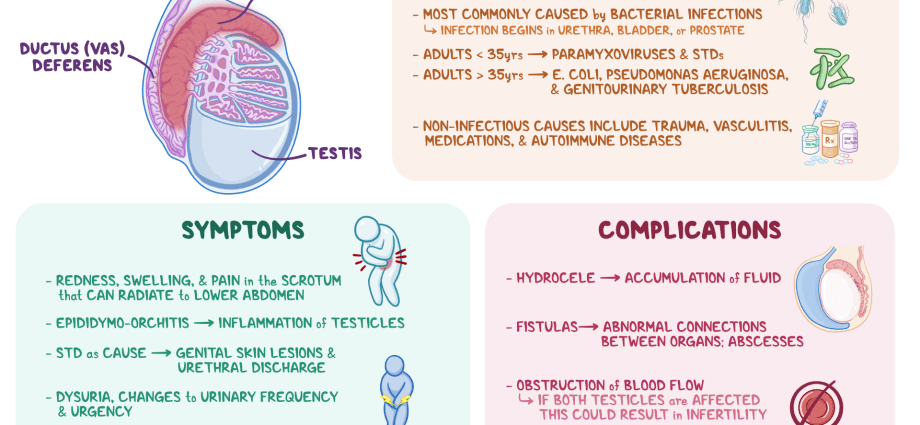
Epididimīts ir īpaša veidojuma iekaisuma bojājums, kas izskatās kā šaura caurule, kas atrodas virs un aiz sēklinieka un kalpo spermatozoīdu - epididimijas (epididimijas) - veicināšanai un nogatavināšanai.
Biežākais epididimīts vīriešiem vecumā no 19 līdz 35 gadiem. Patoloģija šajā vecumā ir izplatīts hospitalizācijas cēlonis. Nedaudz retāk slimība tiek reģistrēta gados vecākiem cilvēkiem, un bērniem epididimīts gandrīz nekad nenotiek.
Epididimīta veidi un cēloņi
Slimību var izraisīt dažādi cēloņi – gan infekciozi (vīrusu, baktēriju, sēnīšu patogēnās iedarbības dēļ), gan neinfekciozi. Baktēriju epididimīts ir visizplatītākais. Tiek uzskatīts, ka jauniešiem (15 – 35 gadi) slimību parasti provocē seksuāli transmisīvās infekcijas (STI), piemēram, hlamīdijas, gonoreja u.c. Gados vecākiem cilvēkiem un bērniem problēma ir saistīta ar mikroorganismiem, kas parasti izraisa urīnceļu sistēmas slimības (piemēram, enterobaktērijas). Epididimīta cēlonis var būt arī specifiskas patoloģijas, piemēram, tuberkuloze (tuberkulozais epididimīts) utt.
Dažreiz nosacīti patogēns (pastāvīgi atrodas organismā, bet parasti neizraisa slimību) Candida ģints sēnīte kļūst par patoloģijas izraisītāju, tad viņi runā par kandidozo epididimītu. Šajā gadījumā neracionāla antibiotiku lietošana, imunitātes samazināšanās var izraisīt slimības attīstību.
Iespējams, patoloģisks process epididīmā uz fona: • cūciņas (“cūciņas”) – pieauss dziedzeru iekaisums; • stenokardija; • gripa; • pneimonija; • īpaši bieži tuvējo orgānu infekcijas – uretrīts (urīnceļu iekaisuma patoloģija), vezikulīts (sēklas pūslīši), prostatīts (prostatas dziedzeris) u.c.
Dažkārt infekcija iekļūst arī piedēklī noteiktu manipulāciju rezultātā: endoskopija, kateterizācija, urīnizvadkanāla bougienage (diagnostikas procedūra, ko veic, ieviešot īpašu instrumentu – bougie).
Neinfekciozs epididimīts, piemēram, var rasties: • aritmijas ārstēšanai ar tādām zālēm kā amiodarons; • pēc sterilizācijas, atdalot/saijot vas deferens (sakarā ar neresorbētu spermatozoīdu uzkrāšanos) – granulomatozais epididimīts.
Ir akūts (slimības ilgums nepārsniedz 6 nedēļas) un hronisks epididimīts, kam raksturīgs dominējošs abu piedēkļu bojājums, bieži attīstās ar tuberkuloziem bojājumiem, sifilisu (ilgums virs sešiem mēnešiem).
Atkarībā no izpausmju smaguma pakāpes izšķir vieglu, vidēji smagu un smagu epididimītu.
Riska faktori
Tā kā epididimīts visbiežāk ir STI sekas, galvenais patoloģijas attīstības riska faktors ir neaizsargāts dzimumakts. Citi provokatīvie momenti: • iegurņa, starpenes, sēklinieku maisiņa traumas, tai skaitā operācijas rezultātā (adenomektomija u.c.); • anomālijas uroģenitālās sistēmas attīstībā; • urīnceļu struktūras traucējumi (audzēji, prostatas hiperplāzija utt.); • nesen veiktas ķirurģiskas iejaukšanās urīnceļu orgānos; • medicīniskās manipulācijas – elektrostimulācija (kad notiek daudzvirzienu asinsvadu kontrakcijas, kas var provocēt mikrobu “izsūkšanu” no urīnizvadkanāla), medikamentu ievadīšana urīnizvadkanālā, kateterizācija, masāžas u.c.; • prostatas hiperplāzija; • hemoroīdi; • smagumu celšana, fiziskais stress; • bieža dzimumakta pārtraukums, erekcija bez dzimumakta; • organisma aizsargspējas samazināšanās nopietnas patoloģijas (diabēts, AIDS u.c.), hipotermijas, pārkaršanas u.c. rezultātā.
Epididimīta simptomi
Slimības sākums izpaužas kā smagi simptomi, kuriem adekvātas terapijas trūkuma gadījumā ir tendence pasliktināties. Ar epididimītu var būt: • trulas sāpes vienā sēklinieku maisiņa pusē / sēkliniekos ar iespējamu cirkšņa, krustu, starpenes, muguras lejasdaļas apstarošanu; • asas sāpes skartajā zonā; • iegurņa sāpes; • apsārtums, paaugstināta lokālā sēklinieku maisiņa temperatūra; • pietūkums/izmēra palielināšanās, piedēkļa sacietējums; • audzējam līdzīga veidošanās sēklinieku maisiņā; • drebuļi un drudzis (līdz 39 grādiem); • vispārēja veselības stāvokļa pasliktināšanās (vājums, apetītes zudums, galvassāpes); • cirkšņa limfmezglu palielināšanās; • sāpes urinēšanas, defekācijas laikā; • pastiprināta urinēšana, pēkšņa vēlme; • sāpes dzimumakta un ejakulācijas laikā; • asiņu parādīšanās spermā; • izdalījumi no dzimumlocekļa.
Īpaša diagnostikas pazīme ir tāda, ka sēklinieku maisiņa paaugstināšanās var izraisīt simptomātisku atvieglojumu (pozitīva Prena zīme).
Hroniskas slimības gaitā problēmas pazīmes var būt mazāk izteiktas, taču saglabājas sāpīgums un sēklinieku maisiņa palielināšanās, nereti arī bieža urinēšana.
Svarīgs! Akūtas sāpes sēkliniekos ir norāde uz tūlītēju medicīnisko palīdzību!
Slimību diagnosticēšanas un noteikšanas metodes
Pirmais diagnostikas pasākums diagnozes noteikšanā ir ārsta veikta sēklinieku skartās puses, cirkšņa limfmezglu, pārbaude. Ja ir aizdomas par epididimītu prostatas palielināšanās dēļ, tiek veikta taisnās zarnas izmeklēšana.
Tālāk tiek izmantotas laboratorijas metodes: • uztriepe no urīnizvadkanāla mikroskopiskai analīzei un STI izraisītāja izolēšanai; • PCR diagnostika (patogēna noteikšana ar polimerāzes ķēdes reakciju); • asins klīniskā un bioķīmiskā analīze; • urīna analīze (vispārējs, "3 tasīšu tests" ar secīgu urinēšanu 3 tasītēs, kultūras izpēte utt.); • sēklas šķidruma analīze.
Instrumentālā diagnostika ietver: • sēklinieku maisiņa ultraskaņu, lai noteiktu bojājumus, iekaisuma stadiju, audzēja procesus, asins plūsmas ātruma novērtēšanu (Doplera pētījums); • kodolskenēšana, kurā tiek ievadīts neliels radioaktīvās vielas daudzums un, izmantojot speciālu aparatūru, tiek kontrolēta asins plūsma sēkliniekos (ļauj diagnosticēt epididimītu, sēklinieku torsiju); • cistouretroskopija – optiskā instrumenta, cistoskopa, ievadīšana caur urīnizvadkanālu, lai pārbaudītu orgāna iekšējās virsmas.
Retāk tiek izmantota datortomogrāfija un magnētiskās rezonanses attēlveidošana.
Epididimīta ārstēšana
Epididimīta ārstēšana tiek veikta stingri speciālista - urologa uzraudzībā. Pēc pārbaudes, patogēna noteikšanas, tiek noteikts diezgan ilgs, līdz mēnesim vai ilgāks, antibiotiku terapijas kurss.
Preparātus izvēlas, ņemot vērā patogēnā mikroorganisma jutību, ja patogēna veidu nevar noteikt, tad izmanto plaša spektra antibakteriālo līdzekli. Galvenās izvēles zāles epididimīta ārstēšanai, īpaši citu uroģenitālās sistēmas patoloģiju klātbūtnē un jauniešiem, ir fluorhinolonu grupas antibiotikas. Var ordinēt arī tetraciklīnus, penicilīnus, makrolīdus, cefalosporīnus, sulfa zāles. Situācijā, kad slimību izraisa STI, ir nepieciešama vienlaicīga pacienta seksuālā partnera terapija.
Tāpat iekaisuma procesa mazināšanai un sāpju mazināšanai ārsts iesaka nesteroīdos pretiekaisuma līdzekļus (piemēram, indometacīnu, nimesilu, diklofenaku u.c.), pie stiprām sāpēm tiek veikta spermas vadu novokaīna blokāde. Papildus var ieteikt: • lietot vitamīnus; • fizioterapija; • fermentatīvie, absorbējošie (lidāze) un citi preparāti.
Ar vieglu slimības gaitu hospitalizācija nav nepieciešama, bet, ja stāvoklis pasliktinās (temperatūra paaugstinās virs 39 grādiem, vispārējas intoksikācijas izpausmes, ievērojams piedēkļa pieaugums), pacients tiek nosūtīts uz slimnīcu. Ja efekta nav, var būt nepieciešama cita antibiotika. Ja slimība ir noturīga, īpaši ar divpusējiem bojājumiem, ir aizdomas par patoloģijas tuberkulozo raksturu. Šādā situācijā nepieciešama ftiziurologa konsultācija un pēc diagnozes apstiprināšanas specifisku prettuberkulozes līdzekļu nozīmēšana.
Hroniskas formas ārstēšana tiek veikta līdzīgi, bet aizņem ilgāku laiku.
Papildus medikamentu lietošanai pacientam jāievēro šādi noteikumi: • jāievēro gultas režīms; • nodrošināt sēklinieku maisiņa paaugstinātu stāvokli, piemēram, ar rullī savērptu dvieli; • izslēgt smagu celšanu; • stingri ievērot absolūtu seksuālo atpūtu; • izslēgt asu, treknu ēdienu patēriņu; • nodrošināt pietiekamu šķidruma uzņemšanu; • uzliek sēkliniekos vēsas kompreses/ledus, lai atvieglotu iekaisumu; • valkāt suspensoriju – speciālu sēklinieku maisiņu atbalstošu pārsēju, kas nodrošina sēklinieku maisiņa atpūtu, neļauj tam trīcēt ejot; • valkāt ciešus elastīgos šortus, peldbikses (var lietot, līdz izzūd sāpju simptomi).
Stāvoklim uzlabojoties, ir atļautas vieglas ierastās fiziskās aktivitātes: pastaigas, skriešana, izņemot braukšanu ar velosipēdu. Ārstēšanas posmā un tās beigās ir svarīgi izvairīties no vispārējas un lokālas hipotermijas.
Pēc antibiotiku terapijas kursa pabeigšanas, apmēram pēc 3 nedēļām, Jums jākonsultējas ar ārstu, lai veiktu atkārtotas pārbaudes (urīns, ejakulāts), lai apstiprinātu infekcijas pilnīgu izzušanu.
Tradicionālo medicīnu var izmantot tikai kā papildinājumu galvenajam terapeitiskajam kursam un tikai pēc ārstējošā ārsta atļaujas. Tradicionālie dziednieki ar epididimītu iesaka lietot novārījumus no: • brūkleņu lapas, biškrēsliņu ziediem, kosas; • nātru lapas, piparmētras, liepziedi un citi augu preparāti.
Attīstoties tādai komplikācijai kā strutains abscess, tiek veikta ķirurģiska strutošanas atvēršana. Smagās situācijās var būt nepieciešams noņemt daļu vai visu skarto piedēkli. Papildus tiek veikta operācija: • lai koriģētu fiziskas anomālijas, kas izraisa epididimīta attīstību; • ja ir aizdomas par epididimijas sēklinieku vērpi/piestiprināšanos (hidatīdi); • dažās situācijās ar tuberkulozo epididimītu.
Komplikācijas
Kā likums, epididimītu labi ārstē ar antibakteriāliem līdzekļiem. Tomēr adekvātas terapijas trūkuma gadījumā var attīstīties sekojošas komplikācijas: • patoloģijas pāreja uz hronisku formu; • divpusēja bojājuma rašanās; • orhiepididimīts – iekaisuma procesa izplatīšanās uz sēklinieci; • sēklinieku abscess (strutojošs, ierobežots orgāna audu iekaisums); • adhēziju veidošanās starp sēklinieku un sēklinieku maisiņu; • sēklinieku infarkts (audu nekroze) asins piegādes traucējumu rezultātā; • sēklinieku atrofija (tilpuma izmēru samazināšanās, kam seko spermas ražošanas pārkāpums un testosterona ražošanas samazināšanās); • fistulu (šauri patoloģiski kanāli ar strutojošu izdalījumu) veidošanās sēklinieku maisiņā; • Neauglība ir gan spermas ražošanas samazināšanās, gan šķēršļu veidošanās sekas normālai tās attīstībai.
Epididimīta profilakse
Galvenie epididimīta profilakses pasākumi ir: • veselīgs dzīvesveids; • drošs sekss; • sakārtota dzimumdzīve; • savlaicīga atkārtotu urīnceļu infekciju atklāšana un likvidēšana; • sēklinieku traumu profilakse (aizsarglīdzekļu nēsāšana, nodarbojoties ar traumatiskiem sporta veidiem); • personīgās higiēnas prasību ievērošana; • pārkaršanas, hipotermijas izslēgšana; • infekcijas slimību profilakse/adekvāta terapija (t.sk. vakcinācija pret cūciņu) u.c.